国立成育医療研究センターの成人移行支援に関する考え方
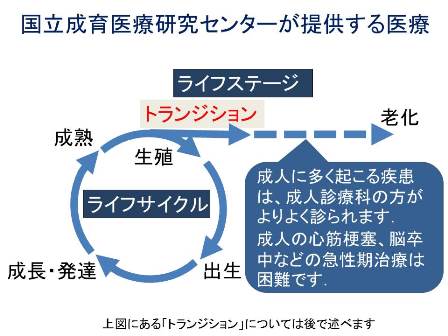
国立成育医療研究センターでは、創立当初から健全な次世代を育成する医療を念頭に成育医療を提供してきました。小児医療の進歩により多くの命が救われるようになり、慢性疾患を持ちつつ成人する患者さんが増えてきています。このような「大人になりゆく」患者さんへの支援をどのように行えばいいのか、最も適切な医療のあり方がどのようなものであるかについて、当院ではここ数年、検討してきました。
これまでの振り返り
2016年3月、当院では、成人移行支援に関して、以下の内容をホームページに掲載いたしました。
当センターの設立当初から、明文化されていないものの患者さんと医師をはじめとする医療スタッフの中に「当センターは、ずっと(一生)診療します」という思いや約束もありました。しかし、後に述べるような状況と認識の変化により、「一生診ます」は実現困難と考えるようになりました(下図を参照ください)。また、当センターの施設や環境も、もともと成人にふさわしいとは言えません。そうした反省を踏まえて方針を再検討し、それを明文化することになりました。
当センターは、「ずっと診て行きます」から「最もよい診療をともに考え、他の医療機関への紹介・連携を含めて医療の選択肢を提供します」に変わります。成人診療を主に行う他の医療機関で診療を受けることになった場合には、患者さん本人や家族の準備が必要なこともあります。また、時間をかけることも必要ですので、そのように対応します。
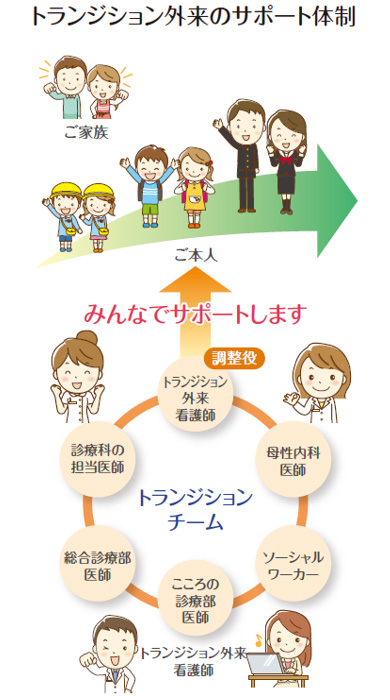
当センターでは、「トランジション外来」という外来を設けて、さまざまな相談をお受けし、成人にふさわしく診療を受けるための支援を行っています。ご希望やご質問のある方は担当医に相談ください。
トランジション外来を通じて
国立成育医療研究センター
「トランジション外来リーフレット」
しかしながら、上記の2016年のホームページへの掲載により、「診療を受ける場所」が強調され、成人移行支援が「転院促進」であるとの誤解をうけてしまうことがあります。トランジション外来で私たちが一番重要だと考えていることは、「ヘルスリテラシーの獲得」です。
- ① 患者主体の成人診療への移行支援
- 年齢に見合ったヘルスリテラシーの獲得
- メンタルヘルスの維持 など
- ② 診療連携の調整・支援
①にでてくるヘルスリテラシーとは、子ども自身が自分の病気を子どもなりに理解し、症状や治療にまつわる症状や気持ちを自分で気づきコントロールする力のことを指します。具体的には、病名を知っていること、なぜ薬を飲まなければならないか知っていること、自分のことを自分でやれる力を身につけること、他人への伝え方を含め将来どのように病気と付き合っていくかを考えることです。多くの患者さんがトランジション外来でヘルスリテラシーの獲得に取り組み、最終的には自分の病歴に関して「マイサマリー」を書けるまでになることで、スムーズに成人診療科に移行できるようになりました。
②に関しては、医療連携室が中心的役割を担っています。但し、前述のように、決して転院促進を行っているわけではなく、まずは当院以外の医療機関で、私たちと一緒に患者さんを診てくださる病院やクリニックを探しています。決してそういった医療機関に丸投げはせず、責任をもって医療を継続します。その中で最終的に成人診療科に移行することになったとしても、それはあくまでも結果の1つであり、それを目的にしているのではありません。2016年の記載にあります、「最もよい診療をともに考え、他の医療機関への紹介・連携を含めて医療の選択肢を提供します」という考え方は現在も踏襲していますが、成人移行支援の結果、部分的にでも当院での経過観察が必要であるという結論に至ることもあります。
上記の成人移行支援は、年齢で区切られるものではありません。年齢に見合ったヘルスリテラシーの獲得は中学生になった時点で取り組むべきですし、診療連携の調整・支援は状況によっては20代で行われることもあります。
Q&A
「今までの先生にはもう診てもらえないのではないか」「肩をたたかれ、追い出されるのではないか」という誤解に対し、特に重い基礎疾患を持つ患者さんの成人移行支援に対する理解を深めていただければと思い、Q&Aという形を借りて、以下に私たちの考えを述べさせていただきます。
- 小児科の先生にはずっとお世話になってきました。これからもずっと診ていただくわけにはいきませんか?
-
医学の進歩で多くの子どもたちを救命できるようになった反面、原疾患やその合併症を持ちつつ成人になる患者さんが増え、出産を含む成人としての健康管理や、小児ではなじみのない成人病への対応がいっそう重要になってきました。そうした課題に対しては、成人を専門に診療している診療科の方がより良い医療を提供できます。小児科医は小児医療に特化してきており、成人期の診療をしたいと考えても確信を持って行える状況ではありません。以上より、現代の医療システムでは、小児科医だけで「ずっと診ていく」ということが実現困難な状況になってきています。私たちは、成人期を迎えた患者さん一人一人にとって、最も適切な医療は何であるか、どこで誰がどの部分の診療を担うべきなのか、それらを患者さん、そしてご家族と一緒に真剣に考え、患者さんにとっての最善の利益を求めていきたいと考えています。
- そうは言っても、成人診療科に小児期発症の稀な疾患や重症な疾患を診療できる先生はいないのではありませんか?
-
まず、患者さん一人一人にとって最もよい診療のあり方をご家族と一緒に考えさせていただいた場合、①適切な成人医療を提供できる他の医療機関に全面的に紹介する、②小児医療機関と成人医療機関の両方で分担して診療する、といった選択肢があると思います。小児期発症の稀な疾患や重症な疾患をお持ちの患者さんは、②になることが多いと思います。それは、ご指摘のように、そのような疾患に詳しい成人診療科の医師がいないからです。小児期発症の重症疾患をお持ちの患者さんは、基本的には小児科の主治医が司令塔になり、関係する成人診療科と連携をとって成人期の診療を継続すべきと考えています。つまり、小児科医としてではなく「患者さんの病気」の専門医として、主治医としてではなくコンサルト医として、関わりを継続することが重要です。
具体的には年に1〜2回、継続して診ていただいている小児科医を受診し、合併症に合わせて成人医療機関を選んでいくことになります。日々の治療は、投薬を含め、成人診療科のかかりつけ医が、小児科医と緊密に相談しながら診療を行うのがベストです。さらに肺炎などで入院が必要な場合も、成人診療科に入院し、小児科医が相談を受けるという形が望まれますので、あらかじめ、そういった連携を行う準備もしておかなければなりません。
- 小児科ではある年齢以上の患者は診ないということですか?
-
患者さんごとに、現在そして将来の病状を考え、患者さんと共に最適な診療ができる場所を考えていきます。病状がまだ安定しておらず、小児科で診療を行うことが適切であると判断した患者さんは、小児科で継続的に診療をさせていただくこともあります。ある年齢以上の継続診療は行わないという意味ではありません。
しかし、より年齢が上がれば、いずれは成人診療の必要性は増してきます。そして、こういった患者さんの成人診療科での診療の必要性や受診機会を常に検討していくことは、医療側・患者さん側双方で取り組むべきことだと考えています。その結果、当初は上記の様に小児科での診療継続が選択された場合でも、次第に病状の安定や家族状況の変化によって、状況が変わることも考えられます。
- 成人年齢に近づく前から成人移行のための準備を行うと聞きますが、どのようなものですか。早すぎませんか。
-
子ども自身が自分の病気を子どもなりに理解し、症状や治療にまつわる症状や気持ちを自分で気づきコントロールする力(ヘルスリテラシー)の獲得を支援することが成人移行支援の中心でもあります。成人診療科への転科は移行支援の目的ではなく、単なる結果であり、より重要なことは、お子さんが大人になり、自分で診療科を選び、自分で受診することができるようになることです。そのゴールに向けた、年齢に合わせたヘルスリテラシー獲得に向けた取り組みが重要です。そのために当院ではトランジション外来担当看護師が成人移行支援プログラムを作成し、看護師を中心に多職種で連携して支援を行っています。 確かに小児期発症の重症疾患をお持ちの患者さんの成人診療科への転科は困難で、前述の通り、小児科医との関わりは継続することが多いと思います。しかし、だからといって、ヘルスリテラシーの獲得がないがしろにされてはいけません。まずは、自分の病気の病名が言えるのか、どういった病気であるか言えるか、飲んでいる薬があれば、その名前や作用が言えるかから始まります。意外に多いのが、病名を知らない子ども達です。話をしてみると、「何か、訊いちゃいけないのかと思っていた」「知らなくてもいいって言われた」と子どもたちは答えます。薬や特殊ミルクに関しては、「飲めと言われているから飲んでいる」が多いようです。
また、診察室で、医師と保護者だけが話していることがあります。それに対しても、「自分の事を大人が二人で話していて嫌だなぁと思っていた」「二人で話したいんだろうと思って口を挟まなかった」という子どもたちの答えを聞きます。
以上のことから、遅くとも中学生になった時点で、疾患に関して詳しく教え、診察室では状況を自分で話せるようにし、服薬の意味を考えながら薬を自己管理するようにしていきます。それがヘルスリテラシー獲得の第一歩です。
- ヘルスリテラシーの獲得と言っても、うちの子は障害が重く、そういう状況ではないんですが、それでも成人移行支援は必要ですか。
-
そのような場合は、保護者のヘルスリテラシーの獲得が重要になります。自分の子どもの病気ですが、最初はビックリして色々と調べますが、パニック状態だったこともあり、あまり頭に残っていないことが多いと思います。その後落ち着いてくると、あまり調べない方がいいのかなと思い、主治医からの言葉だけで終わっていることがあります。そのため、一度、しっかりと勉強し直し、自分の子どもの病気、病状について深く知ることが重要です。そうやって知識が増えると様々な制度の問題点や矛盾に気がつくようになります。他の同じような疾患を持つご家族の大変さにも共感できるようにもなります。それは、患者会等、個人の利益だけでなく集団の利益に結び付く活動となっていき、より高度なヘルスリテラシーとなっていきます。
障害が重い患者さんの成人移行支援の話をさせていただきますと、重症で寝たきりに近い患者さんの場合、在宅医をキーステーションにしていくと、成人診療科への移行がうまくいくことを経験しています。在宅医導入前は、様々な物品をもらい、カニューレを交換するために、毎月大きな病院に受診していたと思いますが、在宅医を導入すると、それが不要になります。しかも在宅医の先生は、成人の医療機関と強く連携していますので、肺炎などに罹患した場合は、在宅医の紹介で、大きな総合病院に入院させてもらえることを経験しています。専門的な治療に関しては小児科の主治医が相談を受けつつ 、成人診療科で治療する体制が組みやすくなります。
ただし、現時点ではなかなか在宅医の先生が見つからない場合もあります。しかし、数年後に、切迫した成人診療の必要性などから在宅医を含む成人診療科の理解が得られることもあります。今は成人診療科への移行が実現しなくても、将来に向けて一歩ずつ、一生が診られる体制を、成人診療科と協働しながら実現する努力を止めないことが重要です。



