日本における超高齢妊婦の妊娠予後を検証
日本産科婦人科学会のデータベースを使用して35万人超の妊娠データを解析
国立成育医療研究センター産科の小川浩平医員、同社会医学研究部の森崎菜穂室長らのグループは、日本産科婦人科学会の周産期データベースを使用した妊娠予後の解析を行い、高年妊娠における妊娠高血圧腎症発症、帝王切開、早産分娩などのリスクについて明らかにしました。
同研究では年齢によるリスク上昇の度合いは、妊娠方法(自然妊娠か体外受精・顕微授精妊娠か)や妊娠歴(初産か経産か)で異なることも同時に明らかにしました。この研究成果は2017年10月11日、イギリスの国際誌であるBMC Pregnancy and Child birth誌より発表されました。
▸ 発表論文情報
- 著者:Kohei Ogawa, Kevin Urayama, Shinji Tanigaki, Haruhiko Sago, Shoji Sato, Shigeru Saito, Naho Morisaki
- 題名:Association between very advanced maternal age and adverse pregnancy outcomes: a cross sectional Japanese study
- 掲載誌:BMC Pregnancy and Childbirth
プレスリリースのポイント
- 母体年齢が高いほど妊娠高血圧腎症、前置胎盤などの合併症や帝王切開分娩の頻度が高いことが確認され、その具体的なリスク上昇の度合いも明らかになりました。
- 早産や未熟児出生のリスクも同様に上昇しますがその度合いは軽度であり、死産・胎児死亡のリスクは明らかな上昇を認めませんでした。
- 母体年齢の上昇とともに増加する妊娠高血圧腎症・前置胎盤・帝王切開分娩のリスクが、妊娠方法(自然妊娠か体外受精・顕微授精妊娠か)や妊娠歴(初産か経産か)で異なることも明らかになりました。
背景
近年日本では、女性を取り巻くライフスタイルの変化や生殖補助医療の発達などの影響を受けて妊娠年齢が上昇しており、高年妊娠(35歳以上)の頻度が増加しています。また、40代での妊娠も増加してきており、平成27年度の厚労省の報告では、40-44歳での出生数が約5.2%、45-49歳での出生数が0.1%を占めており、5年前、10年前との比較では明らかな増加傾向を認めます。
このような背景は欧米でも同様で、これまで母体年齢と妊娠予後については数多くの論文が世界中から報告されてきました。しかし、その多くは35歳以上もしくは40歳以上を最大のカテゴリーとしていて、45歳以上の妊娠について検討する報告は少数でした。また、同じ高年妊娠でも母体背景(例えば初産かどうかや不妊治療による妊娠かどうかなど)は様々ですが、このような背景が異なるときの年齢毎の妊娠予後に関して詳細に検討した研究も少数でした。
そこで、われわれは日本産科婦人科学会の周産期データベースを利用して、35万人超のデータを解析して年齢と妊娠予後との関係を詳細に調べることといたしました。
研究手法と成果
研究手法
私たちの研究は日本産科婦人科学会が集積した周産期データベースを使用して、明らかな胎児形態異常のない単胎妊娠であった365,417人を対象として行われました。このように大きな集団を解析対象とすることで、比較的少ない頻度の合併症(死産など)を対象とした解析や、条件を限定した解析(対象を不妊治療で妊娠した人に限定した解析など)を行うことが可能となりました(この条件を限定した解析は、データ欠損を全く含まない183,084人を対象としました)。
私たちは欠損値を含むデータの処理(多重補完法)を行ったのち、結果に誤りを及ぼすような因子(交絡因子)の影響を除外するために必要な統計処理を行い(多変量解析)、母体の年齢が分娩方法や各妊娠合併症などにどの程度影響するのか、を詳細に記述しました。
研究結果
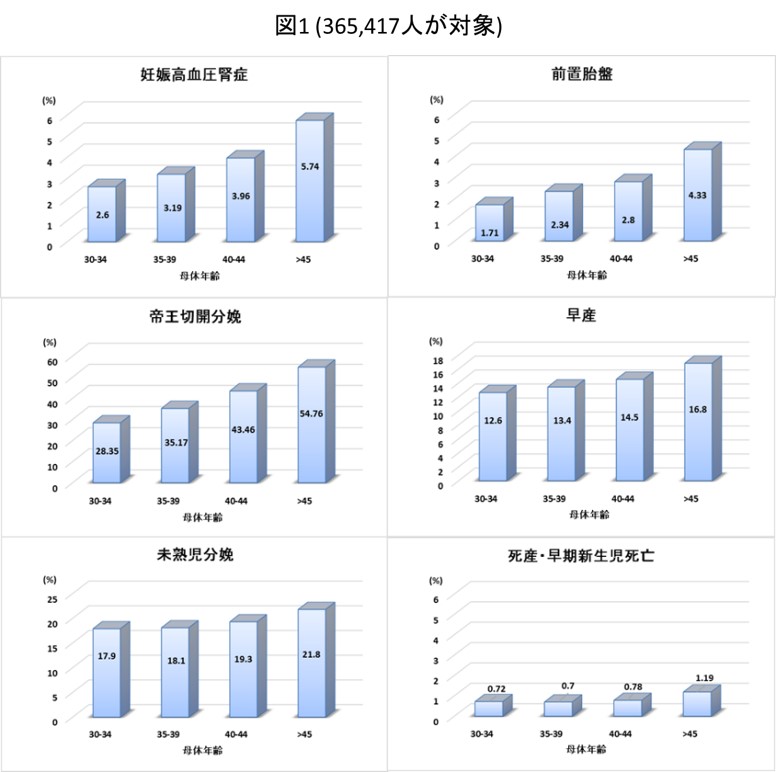
今回研究対象となった妊婦のうち、30-34歳、35-39歳、40-44歳、45歳以上に分類されたのはそれぞれ204,181人、131,515人、28,797人、924人でした。- 母体年齢が高いほど、妊娠高血圧腎症、前置胎盤、帝王切開分娩の頻度は高くなっていました(図1)。最も年齢が高い群(45歳以上)では30-34歳の群と比較して、それぞれのリスク比は1.90、2.19、1.71でした。
同様に母体年齢が高いほど、早産、未熟児出生の頻度は高くなっていました(図1)。しかし、その差はいずれもわずかであり、最も年齢が高い群(45歳以上)でも30-34歳の群と比較して、リスク比はそれぞれ1.22、1.18でした。
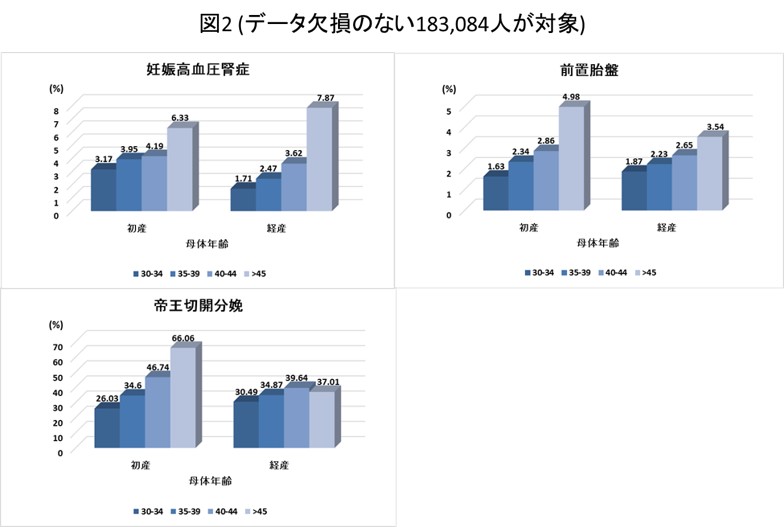
また母体年齢が高くなっても、死産・胎児死亡の頻度は有意には変わりませんでした(図1)。 - 年齢が高くなると有意に妊娠高血圧腎症のリスクが上昇するという関係は、経産婦で顕著でした。前置胎盤に関しては、初産婦でも経産婦でも、年齢が上昇するとリスクも上昇していました。
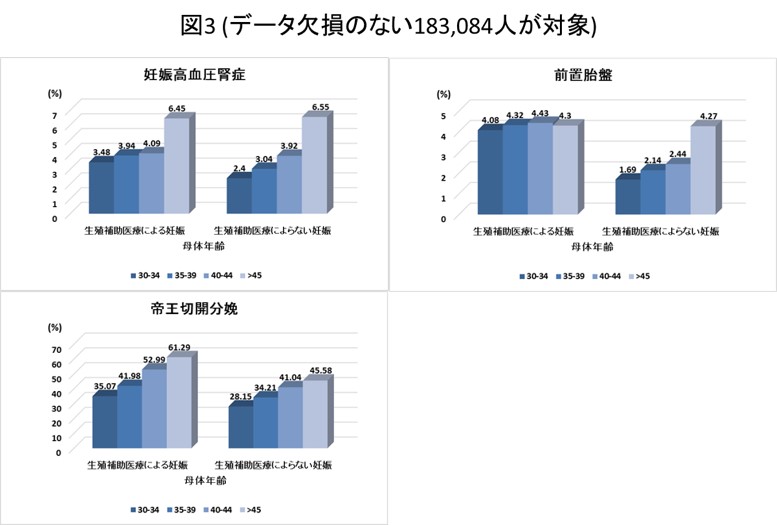
帝王切開分娩のリスクは初産婦では年齢が高くなると有意に上昇するのに対し、経産婦では有意なリスクの上昇は認めませんでした。(図2)。 - 妊娠高血圧腎症のリスクは生殖補助医療によらない妊娠の場合に、年齢が上昇するとリスクが上昇していました。また、前置胎盤に関しても同様に、生殖補助医療によらない妊娠の場合に年齢が上昇するとリスクは上昇していました。
一方で、帝王切開分娩のリスクは、生殖補助医療の有無にかかわらず年齢が高くなると上昇しました。(図3)
 |
 |
 |
今後の展望・コメント
本研究で私たちは、年齢が妊娠予後に与える影響の度合いについて明らかにしました。そして、高齢妊娠、特に45歳以上の妊娠では妊娠高血圧腎症や前置胎盤などの母体合併症のリスクが高くなり、帝王切開分娩が増加することが分かりました。また、妊娠方法や妊娠歴によりその影響は異なってくることも同時に明らかになりました。一方で、児の予後に関しては、早産、未熟児出生などのリスクは上昇するもののその影響は小さく、死産・胎児死亡のリスクは明らかには認められないことも同時に分かりました。
本研究の結果を鑑みると、高年妊娠では母体合併症を発症するリスクが上昇する、特に45才以上で顕著となることに留意して管理することが必要だと思われます。
なお、本研究は明らかな胎児形態異常症例や多胎症例は除外して検討しており、結果の解釈には注意が必要です。
今回の結果は一つの知見であり、患者さんの管理方法については、主治医がそれぞれの症例と地域の事情を考慮して選択されます。
なお、本研究は明らかな胎児形態異常症例や多胎症例は除外して検討しており、結果の解釈には注意が必要です。
今回の結果は一つの知見であり、患者さんの管理方法については、主治医がそれぞれの症例と地域の事情を考慮して選択されます。
*このプレスリリースは、リスク因子に関する疫学研究成果で、解釈に関しては前述したように注意が必要です。また、臨床の場での実際の対応につきましては専門医の指導を仰いでください。
- 本件に関する取材連絡先
-
国立成育医療研究センター 企画戦略局 広報企画室
03-3416-0181(代表)
koho@ncchd.go.jp
月~金曜日(祝祭日を除く)9時〜17時
※医療関係者・報道関係者以外のお問い合わせは、受け付けておりません。



