
画像1:J-RIME CT DRLs策定ワーキンググループ
小児CT DRL 2015策定のために放射線医学研究所(現量子科学技術研究開発機構)、日本医学放射線学会、日本放射線技術学会、日本診療放射線技師会から集結したワーキンググループのメンバー(医療被ばく研究情報ネットワーク(J-RIME)総会でのスナップ(パシフィコ横浜 2016年4月))
医療機関で行われる単純X線撮影やCT検査など、放射線を用いた検査(放射線検査)で受ける放射線被ばくを「医療被ばく」と言います。医療被ばくには患者さんの病気を見つけるという大きなメリットがあるので、法律でこれ以上放射線を浴びてはいけない量(線量限度)は決められていません。これは医療被ばくに線量限度を設けてしまうと、患者さんが病気の診断や治療に必要となる放射線検査を受けられなくなるという大きな不利益を被ってしまうことを避けるためです。しかし、高すぎる放射線量は病気の診断のためには不必要な被ばくとなり、患者さんも不利益を被ることになってしまいます。そのため医療現場では、病気の診断に必要となる最小限の放射線量で検査が行えるよう、「最適化」という作業が行われています。
しかし「原子放射線の影響に関する国連科学委員会(UNSCEARE)」の調査で世界中の医療機関で数多くの放射線検査が行われ、検査件数も年を追うごとに増加していることが報告されています。1) 特にCT検査数の増加による医療被ばくの増大は、国際的にも重大な関心が寄せられています。日本は世界で最も多くのCT装置を保有し、数多くのCT検査が行われています。そのため日本の医療被ばくの約60%は、CT検査による被ばくが占める状況となっています。2) また小児は成人と比べて放射線に対する感受性が高く、平均余命も長いため、小児の医療被ばくに対して特に慎重な対応が求められます。そのため「国際放射線防護委員会(ICRP)」は医療被ばくをある程度管理していく必要があると考え、診断参考レベル(DRL)を用いた医療被ばく管理を勧告しました。3)
日本では2011年に発生した東日本大震災に伴う東京電力福島第一原子力発電所事故によって、国民の間に放射線に対する不安が一気に高まり、その不安は医療被ばくに対しても同様に向けられました。特に小さな子どもを持つ親御さんの放射線に対する不安は大きく、日本のDRL設定が急務となりました。
そこで、医療放射線に関係する学会や団体などから構成された「医療被ばく研究情報ネットワーク(J-RIME)」により、2015年6月に日本で初となるDRL(Japan DRLs 2015)が策定されました。4) このうち子どものCT検査に対するDRLは、小児CT DRL策定ワーキンググループメンバーによって取りまとめられました(画像1)。
なおJapan DRLs 2015は、J-RIMEのWebサイトから自由に参照することが可能です。
(http://www.radher.jp/J-RIME/report/DRLhoukokusyo.pdf)

画像1:J-RIME CT DRLs策定ワーキンググループ
小児CT DRL 2015策定のために放射線医学研究所(現量子科学技術研究開発機構)、日本医学放射線学会、日本放射線技術学会、日本診療放射線技師会から集結したワーキンググループのメンバー(医療被ばく研究情報ネットワーク(J-RIME)総会でのスナップ(パシフィコ横浜 2016年4月))
Japan DRLs 2015には放射線検査の種類や検査内容ごとに、標準的な体格の患者さんに対する最適化の目安となる放射線量が示されています。このうち子どものCT検査に対するDRLは1歳未満、1~5歳、6~10歳の3つの年齢幅で標準的な体格を定義し、CT検査はCTDIvol, DLPという線量指標値でDRLが設定されています。表1に子どものCT検査に対するDRLを示します。
表1:小児CTの診断参考レベル(JAPAN DRLs 2015)4)
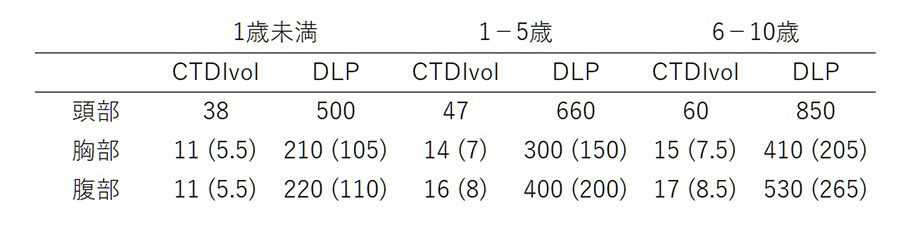
注1)16㎝ファントムによる値を示し、括弧内に32㎝ファントムによる値を併記
注2)CTDIvolの単位はmGy、DLPの単位はmGy・cmである
DRLを用いた医療被ばく管理を行うためには、まずは自施設で行っている放射線検査で患者さんが受ける医療被ばくを把握することが必要となります。その後、自施設の医療被ばくの代表値とDRLと比較を行うことで、自施設の医療被ばくが著しく高い線量となっていないかを把握することが可能となります。仮に自施設の線量の代表値がDRLを超えている場合には著しく高い線量を使用していることを示しており、線量の最適化に向けて実施できる方策がないかを十分に検討することが求められます。
各医療機関がこれらの活動を定期的に繰り返していくことにより、日本の放射線診療で患者さんが受ける医療被ばくの最適化が進んでいくことが期待されます。
今回策定されたJapan DRLs 2015は策定されてから、間もなく5年目を迎えようとしています。この間、放射線診療に用いる装置の被ばく低減技術が大きく進み、様々な被ばく低減機能を搭載した装置の急速な普及により、従来よりも低い放射線量で良質な画像が得られるようになりました。
そのためJ-RIMEでは現行のDRLが実態と合わなくなってきているのではないかと考え、改めて日本の医療被ばく線量の全国実態調査を行い、その結果を踏まえDRLの改訂作業を行いました。新しいJAPAN DRLs 2020は2020年7月3日に公開され、今後は改定されたDRLに基づいた医療被ばくの最適化が進んでいくと思います。(新DRLについては近日このサイトで概要をご報告します)
United Nations Scientific Committee on the effects of Atomic Radiation (UNSCEAR). Source and Effects of Ionizing Radiation, UNSCEAR 2008 Report: Volume I. United Nations, United Nations Office at Vienna, 2008.
公益社団法人原子力安全研究協会:新版生活放射線(国民線量の算定).2011年
ICRP, 1996. Radiological protection and safety in medicine. ICRP Publication 73. Ann. ICRP 26(2)
医療被ばく研究情報ネットワーク:最新の国内実態調査結果に基づく診断参考レベルの設定.2015 医療被ばく研究情報ネットワーク(J-RIME)