中央画像診断
はじめに
小児がんは患児の家族が腫瘤などに気づき医療機関を訪れた際、最初に行われる検査です。現在の放射線診断においては、最初に単純レントゲン撮影、超音波(以下US)が行われ全体像を把握します。その後コンピューター断層撮影(以下CT)で原発腫瘤の発生部位を特定し、遠隔転移の有無を確認します。 さらに磁気共鳴画像(以下MRI)で腫瘍の性質を調べ、核医学検査(以下RI)は神経芽腫の画像診断の切り札的な役割をします。
このように多種多様な検査にはそれぞれ検査の持つ意味が異なります。また化学療法の終わるごとに治療効果の判定を行い、最終的に手術を行う前には外科医の視点を意識した検査、読影が必要となります。
放射線診断医は上記を踏まえ、小児科医、小児外科医のニーズに合った検査のプラン、スキャンプロトコル計画を立てることが重要です。読影レポートもそれぞれの腫瘍の国際的なステージングや評価方法に準じて行われることが望まれます。
またCTを筆頭にUS、MRI以外のモダリティでは放射線被ばくは避けられません。そのため放射線科医と診療放射線技師はALARA (as low as reasonably achievable)コンセプトに則り、被ばく量を最低限に抑えた画像診断を遂行する任務があります。
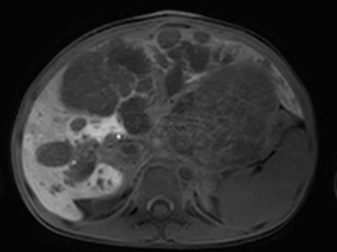
図1 肝芽腫症例:MRI EOB造影後肝細胞相撮影: 肝内に多発する病変を認める
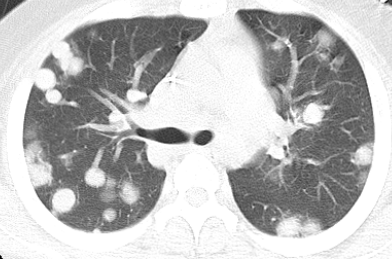
図2 胸部CT:肝芽腫の多発肺転移症例
CT,MRI推奨プロトコル
1. CT撮影プロトコル
表1に日本小児がん研究グループ (Japan Children's Cancer Group 以下JCCG)画像診断委員会の作成した小児腫瘍躯幹部CT撮影プロトコル推奨例を示します。このプロトコルは日本放射線技術学会 X線CT撮影における標準化 -GALACTIC 改訂2版より改変引用したものです。この中には小児被ばく低減を意識したいくつかの工夫が見られます。
| 撮影条件及び画像再構成条件 | 小児腹部 | 小児胸部 | |
|---|---|---|---|
| | 撮影範囲 | 肝上縁~坐骨下縁 | 肺尖~横隔膜下縁 |
| 呼吸制御 | 胸部、腹部とも可能なら吸気 | ||
| 撮影条件 | 管電圧 (kV) | 120kV 造影検査では体重に応じて低管電圧撮影を推奨 体重<10kg 80kV 体重10~20kg 100kV |
|
| 線量 (mAs) | CT-AEC使用 | ||
| スキャンスライス厚 | 0.5~1.25mm | ||
| スキャン(回転)時間 | 0.5sec以下 | ||
| コメント | 腫瘍及び血管の評価を行う場合は、造影CTのみを選択 (被ばく低減のため単純CTは省略) CT-AEC画質設定:5mmスライス厚で画像SDが8~10程度 |
||
| 再構成条件 | 再構成FOV | 体格に合わせ設定 | |
| 再構成スライス厚 | 5mm以下 (可能なら3mm以下) |
肺野、縦隔 5mm以下 (可能なら肺野のthin slice 1.5mm以下) |
|
| 再構成スライス間隔 | 同上 | ||
| 再構成関数 | 体幹部用 | 体幹部用 肺野用 |
|
| コメント | Thin-sliceデータの利用を考慮する | ||
| Window条件 | WW:300 WL:50 | 肺野条件 WW:1600, WL:-600 縦隔条件 WW:400, WL:30 |
|
| 画像処理 | MPR(冠状断、矢状断:2~3mm) | MPR(冠状断 矢状断:2~3mm) | |
日本放射線技術学会 X線CT撮影における標準化 -GALACTIC (改訂2版)3) より改変引用
- 単純CTは必要?
- 本プロトコルは単純CTを割愛するよう推奨しています。単純CTの意義は腫瘍内石灰化の評価、造影後と比較した造影増強効果です。読影に慣れた放射線科医の診断能力であれば石灰化は造影後のCTでも確認可能です。単純CTを割愛することにより患児の放射線被ばくは半分になります。
- 低管電圧は有用?またどの年齢に適応?
- 本プロトコルでは体重10kg以下の場合に管電圧を80kV 、10~20kgの場合に管電圧を100kVに推奨しています。これは米国Mayoクリニックのルーチンを参考にしています。この区分は体重が10Kg、20Kgと暗記しやすく、日々の多忙なCT室の業務に適していると思います。
- 造影後の多相撮影は必要?
- 本邦で盛んに施行されている成人の肝がんの評価のための多相撮影(造影剤注入早期、門脈相、遅延相など)は小児腫瘍の診断には不要です。これだけで患児の放射線被ばくは2倍、3倍、4倍と増多します。表2には静脈ラインと造影剤投与のスピードを示します。造影開始から1分後の撮影が目安になります。乳児ではやや早め(50秒)、年長児ではやや遅め(60-90秒)が適します。この1回だけの撮影で神経芽腫の診断のためのImage Defined Risk Factor (IDRF)や肝芽腫のPre-treatment extent of disease (PRETEXT)の診断が可能です。ただし術直前のCTでは外科医が手術前にどの脈管が見たいかをカンファレンスを通じて把握することも重要です。
表2 注射針のゲージ数と注入速度の目安
注射針ゲージ数 注入スピードの推奨 24G 0.8ml/sec 以下 22G 2ml/sec 以下 20G 3ml/sec 以下 18G 5ml/sec 以下 
- 本邦で盛んに施行されている成人の肝がんの評価のための多相撮影(造影剤注入早期、門脈相、遅延相など)は小児腫瘍の診断には不要です。これだけで患児の放射線被ばくは2倍、3倍、4倍と増多します。表2には静脈ラインと造影剤投与のスピードを示します。造影開始から1分後の撮影が目安になります。乳児ではやや早め(50秒)、年長児ではやや遅め(60-90秒)が適します。この1回だけの撮影で神経芽腫の診断のためのImage Defined Risk Factor (IDRF)や肝芽腫のPre-treatment extent of disease (PRETEXT)の診断が可能です。ただし術直前のCTでは外科医が手術前にどの脈管が見たいかをカンファレンスを通じて把握することも重要です。
- 小児CTの被ばく線量の目安は?
- 表3に本邦の小児CT撮影における診断参考レベルを示します。診断参考レベルとは全国調査に基づいた被ばく線量の傾向で、その3/4値を被ばく線量の標準の上限と解釈し、その数値より高い施設は自主的に線量を下げようという尺度です。貴施設のプロトコルと比較され、もし高い場合はプロトコルの見直しをされることを推奨します。
表3 本邦の小児CT撮影 診断参考レベル < 1歳 1ー5歳 6ー10歳 CTDIvol DLP CTDIvol DLP CTDIvol DLP 頭部 38 500 47 660 60 850 胸部 11(5.5) 210(105) 14(7) 300(150) 15(7.5) 410(205) 腹部 11(5.5) 220(110) 16(8) 400(200) 17(8.5) 530(265) CTDIIvol(16cm (32cm), mGy)、DLP (mGy・cm)
医療被ばく研究情報ネットワーク(Japan Network for Research and Information on Medical Exposures: J-RIME)より引用
- 表3に本邦の小児CT撮影における診断参考レベルを示します。診断参考レベルとは全国調査に基づいた被ばく線量の傾向で、その3/4値を被ばく線量の標準の上限と解釈し、その数値より高い施設は自主的に線量を下げようという尺度です。貴施設のプロトコルと比較され、もし高い場合はプロトコルの見直しをされることを推奨します。
2. MRI撮影プロトコル
表4に肝芽腫MRI、表5に神経芽腫MRIの基本プロトコルを示します。肝芽腫プロトコルはJCCG肝腫瘍グループの前身である日本小児肝癌スタディグループ(japanese Study group of Pediatric Liver Tumor 以下JPLT)の臨床試験に掲載されたものを引用しています。神経芽腫のプロトコルは国立成育医療研究センター放射線診療部のルーチンです。
肝芽腫プロトコルでは造影剤はGd-EOB-DTPA (EOB・プリモビスト)が必須です。これにより肝芽腫が単発病変なのか、肝内多発病変なのかの鑑別が可能になります(図1)。また小児がんにおいても拡散強調画像(Diffuion) 強調像とADC mapは非常に有用で、原発巣の腫瘍の悪性度評価、播種病変の指摘 (図3)化学療法後のviabilityの評価が可能となります。
| T1強調像(In phase, Opposed phase) | 水平断 |
|---|---|
| EOB造影ダイナミックT1強調像 | 水平断 |
| T2強調像 | 冠状断 |
| SSFP | 冠状断 |
| 脂肪抑制T2強調像 | 水平断 |
| 拡散強調画像(DWI)およびADC map | 水平断 |
| EOB肝細胞相 (THRIVE、3DT1強調) | 水平断、冠状断 |
メジカルビュー社 スタンダード小児がん手術 より引用
| | T1WI | T2WI | T1FS | T2FS | DWI /ADC |
[CE] T1FS |
|---|---|---|---|---|---|---|
| 水平断 | ● | ● | ● | ● | ||
| 矢状断 | ● | |||||
| 冠状断 | ● | ● | ● | ● |
T1WI:T1強調像、T2WI:T2強調像、T1FS:脂肪抑制T1強調像、T2FS:脂肪抑制T2強調像、DWI/ADC:拡散強調画像/ADC map、[CE] T1FS:造影脂肪抑制T1強調像
- 神経芽腫のMRIにEOBは必要?
- 神経芽腫のMRIにおける造影では通常のガドリニウム製剤が選択されます。ときに神経芽腫の肝転移病変の有無、治療後に消失したか否かの評価のためにEOBが有用な場合があります。
- 全身拡散強調画像(Whole body DWI) は有用?
- 神経芽腫の場合は全身の転移腱索は核医学のMIBGスキャンがあるため通常は不要です。肝芽腫の遠隔転移も通常は肺のみでありCTでのフォローが適切です。一方神経芽腫におけるMIBGのような切り札的診断が不可能で、かつ全身様々な部位に転移する横紋筋肉腫の場合は全身DWIが有用です(図4)。しかし全身DWIは検査時間が長くかかるという短所もあり、貴施設の使用MRIメーカーに問い合わせプロトコルを組む必要があります。
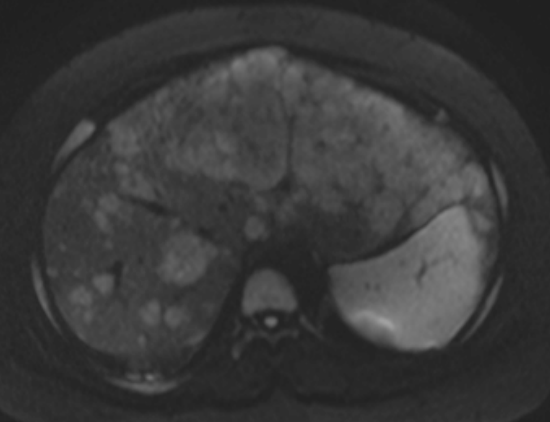
図3 拡散強調画像(Diffuion weighted image: DWI)
肝内病変のみならず、腹腔内播種性病変も描出されている
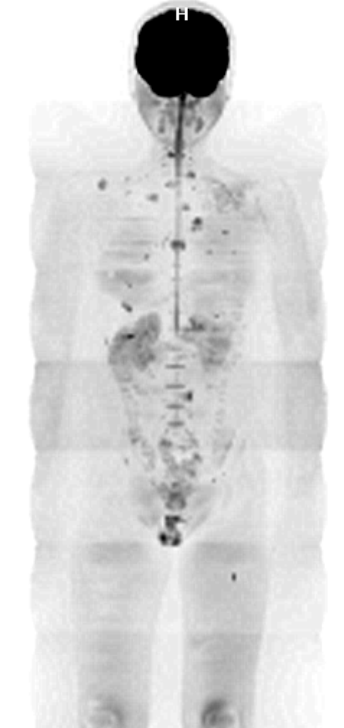
図4 全身拡散強調画像 ユーイング肉腫経過観察中
左肺尖部~胸壁、左肩甲骨、右上部胸壁、胸鎖関節,肺内に多数、両側下部胸壁、左臼蓋レベル,左大腿骨:近位3分の1骨幹部に多発転移を認める
3. 核医学(MIBGスキャン)
神経芽腫の診断にMIBGスキャンが必須の検査となります。初診時の病変の拡がり(ステージング)、化学療法中の治療効果判定、治療後の再発評価など、様々な時期に必要な検査です。化学療法後の残存集積は、放射線治療の対象となり、初期の段階での病変を確認する必要があります。 このためより正確な診断が可能なSPECT(SPECT/CT)が必須です(図5)。撮影範囲は頭部から骨盤までの全身のSPECTが有用です。 頭部集積では、転移好発部位である蝶形骨や眼窩周囲骨の評価が必要で、下顎骨や頸椎の転移集積も確認が必要です。眼窩では、正常涙腺集積と眼窩外側骨転移を判別する必要があります。
投与量については2013年のJSNM小児核医学検査ガイドラインに基づく投与量が推奨されます。 撮像は、緊急判断を必要としない場合は、24時間後撮影のみで判定できます。 また体動アーチファクトを防ぐため、鎮静や体位固定を確実に行います。 骨シンチグラフィーは骨骨髄転移を明確に分ける場合には有用だが必須ではありません。
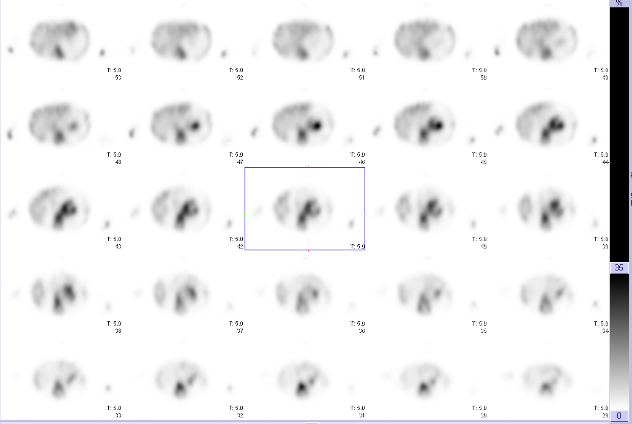
図5 神経芽腫症例のMIBGスキャン例:左副腎、大動脈周囲に集積を認める
画像コンサルト方法
コンサルトされたい画像を匿名化し、DICOM規格にてCDRに記録して以下の住所へ送付してください。またその際、最低限必要な臨床情報を添付してください。
患児がJCCGの臨床試験登録症例の場合は、こちらではなく各々の研究グループのコンサルテーション方法に則った形でお願いします。
- 連絡先:
- 国立成育医療研究センター 放射線診療部 宮嵜 治(みやざき おさむ)
- メールアドレス:
- miyazaki-o@ncchd.go.jp
- 電話:
- 03-5494-7289
- CDR送付先:
- 〒157-8535 東京都世田谷区大蔵2-10-1
国立成育医療研究センター 放射線診療部 宮嵜 治 あて



