羊水中の細菌を調べて分娩前に子宮内感染を正確に予測
子宮内感染の重症度を分娩前に診断する革新的な周産期医療の実現へ
国立成育医療研究センター研究所 周産期病態研究部の秦健一郎らは、福岡大学医学部 産婦人科学教室(漆山大知・宮本新吾ら)、東京大学大学院 新領域創成科学研究科(須田亙・服部正平)、富山大学医学薬学部 産婦人科学教室(齋藤滋)、国立病院機構 佐賀病院 産婦人科(野見山亮)らとの共同研究により、羊水の細菌組成を網羅的かつ定量的に解析し、子宮内感染を早く正確に診断する方法を発表しました。
母と子に重篤な影響を与えうる子宮内感染は、分娩前に正確に診断することは現在困難です。分娩前に炎症の程度や細菌の組成が判明すれば、早期診断と最適な治療法の選択が可能となり、今後の周産期医療を大きく変える可能性があります。本研究成果を元に今後、診断法確立のための臨床研究を予定しています。
この研究成果は2017年9月22日にScientific Reports誌に発表されました。
▸ 発表論文情報
- 著者: Daichi Urushiyama, Wataru Suda, Eriko Ohnishi, Ryota Araki, Chihiro Kiyoshima, Masamitsu Kurakazu, Ayako Sanui, Fusanori Yotsumoto, Masaharu Murata, Kazuki Nabeshima, Shin'ichiro Yasunaga, Shigeru Saito, Makoto Nomiyama, Masahira Hattori, Shingo Miyamoto, Kenichiro Hata
- 題名: Microbiome profile of the amniotic fluid as a predictive biomarker of perinatal outcome
- 掲載誌:Scientific Reports
プレスリリースのポイント
- 分娩前に正確に予測することが難しい子宮内感染a症例の羊水に対し、次世代シークエンサーを用いて、世界初の網羅的・定量的な細菌組成解析bを行いました。
- 同定された細菌の存在量や種類・構成比の特徴は、早産の原因として最も多い「絨毛膜羊膜炎」cの重症度と相関した。本研究で明らかとなった主要な細菌に着目することで、従来分娩後にしか確定診断できなかった絨毛膜羊膜炎が予測可能となりました。
- 本研究の応用展開により、子宮内感染の重症度を分娩前に診断して分娩と新生児の治療法を決定する、革新的な周産期医療の実現が期待されます。
a.子宮内感染:子宮内感染は、羊水の培養検査や分娩後の胎盤の病理組織学的検査によって確定診断されるため、妊娠中に迅速かつ正確に診断して分娩方針を決定するのは難しい。
b.細菌組成解析:培養やPCR法では、原理上検出できない菌があり、検出できても量の多寡が不明なため、細菌組成や量比を推定することができない。近年、次世代シークエンサーを用いた、網羅性と定量性に基づく組成解析が格段に進歩した。
c.絨毛膜羊膜炎:胎盤の一部で、絨毛膜や羊膜に感染が及んで炎症が起きた状態。子宮内感染が存在した根拠となるが、病理組織学的検査が必要なため、分娩後にしか確定診断できない。
背景・目的
子宮内感染は、流産や早産などの妊娠の異常を引き起こすとともに、胎児や新生児、あるいは出生後の発育・発達に長期にわたって影響を及ぼすことが知られています。子宮内感染の診断は、羊水の培養検査や、胎盤の病理組織学的検査により確定します。しかし、培養できない細菌は検出できず、培養できても定量性は失われ、あるいは病理組織学的検査は分娩前に施行不可能であるため、分娩前に正確に子宮内感染の重症度を診断することは極めて困難なのが現状です。
子宮内感染が胎盤の一部である絨毛膜あるいは羊膜に及んだ状態を絨毛膜羊膜炎(CAM: chorioamnionitis)と称し、早産や新生児の予後と強く関連することは疑う余地がありませんが、前述のように、分娩前に子宮内感染やその重症度を正確に診断することは難しく、一方で診断の遅れは悪影響を与えます。
これまでの羊水を対象とした早産研究の多くは、定性的なマイクロバイオーム解析です。細菌の存在量や存在比が正確でなく、あるいは検査過程で混入した細菌の可能性が否定できない報告も少なくありません。
今回我々は、日本で初めて、羊水に含まれる細菌組成を解析するために次世代シークエンサーと定量PCRを用いて定量的かつ網羅的な解析を行い、世界で初めて羊水の細菌蘇生と絨毛膜羊膜炎の重症度との関連を解析しました。
今回我々は、日本で初めて、羊水に含まれる細菌組成を解析するために次世代シークエンサーと定量PCRを用いて定量的かつ網羅的な解析を行い、世界で初めて羊水の細菌蘇生と絨毛膜羊膜炎の重症度との関連を解析しました。
研究手法と結果
福岡大学病院と国立病院機構佐賀病院の総合周産期母子医療センター2施設より、羊水検査の残余79検体を収集しました。これらの症例の胎盤を病理組織学的に診断し、絨毛膜羊膜炎の重症度をBlanc分類に従って3群に分けました(Stage III : n = 32、 Stage II: n = 27、 Stage 0-I: n = 20)。妊娠初期の正常羊水(Normal AF: n = 18)と水(Blank: n=24)を陰性コントロールとしました。これらの検体からDNAを抽出し、16S rRNA 遺伝子のV1V2領域をターゲットとし、デジタルPCRで16S rDNAコピー数(細菌量に相当)を定量しました。また、次世代シークエンサー(MiSeq)で細菌組成解析を行いました。
重度の絨毛膜羊膜炎例では、他のグループと比較して、羊水中の細菌量が有意に多い一方、細菌組成のα多様性は有意に低下していました(下図)。主座標解析(PCoA)では、重度の絨毛膜羊膜炎例はコントロール群と有意に異なって集簇し、軽度の絨毛膜羊膜炎例は両群に散らばっていました。絨毛膜羊膜炎例で検出された11菌種(Ureaplasma parvum、 Streptococcus agalactiae、 Gardnerella vaginalis、 Streptococcus anginosus、 Sneathia sanguinegens、 Eikenella corrodens、 Prevotella bivia、 Lactobacillus jensenii、 Bacteroides fragilis、 Porphyromonas endodontalis、 Mycoplasma hominis)に着目し、いずれかの菌が組成の最上位であった40症例をmiCAM(microbiomic chorioamnionitis、細菌組成からCAMを疑う症例、の意味)と定義したところ、miCAM群は、分娩後の病理組織学的検査で重度の絨毛膜羊膜炎と診断された症例を高い精度(感度約94%、特異度79-87%)で予測できる可能性が示され(下図)、さらに母体の入院長期化、出生児の炎症所見(白血球数・CRP値・IgM値)に非miCAM群と比較して有意差が認められました。
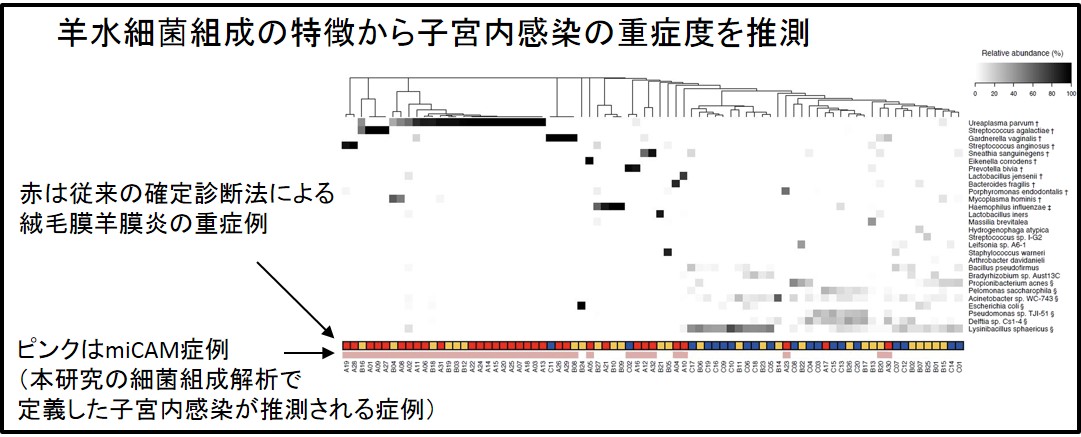 |
結論
絨毛膜羊膜炎例の羊水細菌組成を網羅的かつ定量的に調べました。その結果、絨毛膜羊膜炎の重症度によって、細菌組成と菌量が異なることが明らかになりました。これまで分娩前に子宮内感染を正確に診断することは困難でしたが、羊水の細菌組成を解析すれば、分娩前に絨毛膜羊膜炎の有無を推定し、直ちに治療に役立てるという革新的な周産期医療に応用できる可能性が示されました。今後の展望
本研究は、次世代シークエンサーによる周産期感染症のマイクロバイオーム解析の、臨床応用への可能性を示した報告です。今後多くの知見が蓄積すれば、頻度の高い切迫早産例や子宮内感染に対する診断治療法に革新をもたらし、より安全で確実な周産期管理の実現が期待されます。また、早産の周産期管理に必要な莫大な医療コストの削減にも大きく貢献できると考えられます。加えて本研究では、これまでマイクロバイオーム解析は困難と考えられてきた羊水のような無菌的な組織においても、コントロールを適切に設定し、疾患群の特徴を抽出できることを示すことができました。今後、無菌的と考えられてきた臓器や体液中の「ごく微量な」細菌を標的にしたマイクロバイオームと疾患の関連研究も期待されます。
- 本件に関する取材連絡先
-
国立成育医療研究センター 企画戦略局 広報企画室
03-3416-0181(代表)
koho@ncchd.go.jp
月~金曜日(祝祭日を除く)9時〜17時
※医療関係者・報道関係者以外のお問い合わせは、受け付けておりません。



